 Notizie e comunicati
Notizie e comunicati
Il default annunciato del Servizio Sanitario Nazionale
Crisi da Coronavirus o crisi del Sistema? Contributo del dott. Aldo Ferrara, Professore f.r. di Malattie Respiratorie nelle Università di Milano e Siena, componente CTS Agenzia Controllo e Qualità ACoS Roma Capitale.
DA SERVIZIO SANITARIO A SISTEMA ECONOMICO-FINANZIARIO
C’era una volta il Sistema Sanitario più efficiente d’Europa. Questo fu dovuto alla intuizione di un senatore socialista fiorentino Luigi Mariotti che prima, nel 1968, riorganizzò gli Ospedali (L. 12 Febbraio 1968, n. 132) dando loro dignità nazionale, riassettò il sistema mutualistico, scorporò l’INPS e poi diede avvio alla vera realizzazione dell’art. 32 della Costituzione, rendendo al Paese un Servizio Universale, fondato sulla gratuità, anticipatore dell’attuale jus soli, perché accessibile a chiunque fosse sul territorio nazionale. Sfortunatamente la Riforma D.Lgs 833/78 fu firmata da Tina Anselmi che gli successe alla Sanità. Da allora è cambiato tutto con le due deforme: l’Aziendalizzazione e la Legge Bindi-Zecchino che confinava il ruolo dell’Accademia Medica ad ancilla di un sistema aziendale fatto per rendere accessibili i costi ma che poi ha riversato sul contribuente una marea di balzelli che ha trasformato il paziente in “cliente”.
Oggi è sotto gli occhi del mondo che una infezione virale, sia pure pandemica, ha fatto lievitare al 6% di decessi quella percentuale in tutto il mondo assestata sul 2.5 max 3%.
Su questa epidemia si sono espressi alcuni studi scientifici, specie di Nashan Chen, accreditato epidemiologo cinese. Un suo studio è stato pubblicato ai primi di gennaio 2020 (Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study). Poiché occorrono alcune settimane, se non mesi, per le autorizzazioni alla pubblicazioni, si desume che la diffusione del virus sia avvenuta tra ottobre e novembre. Va tenuto presente che nei paesi asiatici esiste un’endemia virale (diffusione su larga scala ma con bassa infeziosità a permanenza temporale, da noi un esempio è la TBC) costante e permanente di Virus HnNn (H1N1 fu la cosidetta spagnola) che periodicamente con triste ciclicità si diffondono fino ad raggiungere larghi strati di popolazione in breve tempo (epidemia). Avvenne nel 1914-18 con la cosiddetta spagnola (100 milioni di decessi in tutto il mondo, 500 milioni di ammalati), nel 1958 con l’Asiatica, nel 1968 con la Filippina e più recentemente con la SARS (2003), la MERS (2006), la Suina e la Aviaria (H5N1) nel 2009. Tuttavia il Covid19 ha bassissima letalità ed alta diffusione come tutte le influenze. Fu la MERS a causare il 30% dei decessi che per il Covid è attestato al 2,5% e per alte fasce d’età.
Clinicamente è un’infezione a trasmissione mediante le cosidette goccioline di Pflugge, quelle dello sternuto, della rinorrea, e quindi con trasmissibilità interumana. Si manifesta con oro-faringite, può, ripeto, può evocare complicanze nel 10% degli infettati con una polmonite a focolaio diffuso. La diffusione elevata dell’infeziosità sta gettando nel panico tutti. A ben vedere qualche motivo c’è e lo spiega la Tab. 1, che ovviamente è datata ma che indica un trend.
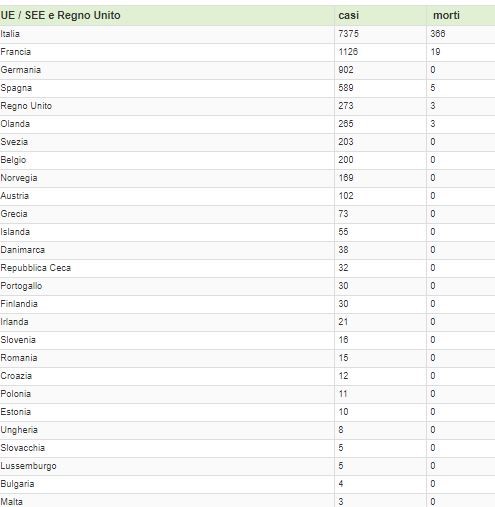
Tab.1 (fonte CDC)
Ad eccezione della Francia, che alla data del 9 marzo, segnala 19 decessi e manda a casa 300mila scolari nei Dipartimenti Haut Rhin e Oise, in Italia abbiamo il record europeo con oltre 366. I numeri cambiano ogni giorno, ma il trend appare immutato in modo sconcertante, ciò che ci pone nella fascia bassa della classifica dei Paesi senza controllo sanitario, mentre in Cina, in queste ore, appare evidente il calo della diffusione del virus, peraltro nella sola provincia di Hubei.
Ecco le domande che ci poniamo:
1. cosa ha fatto dell’Italia il Paese con minore capacità di controllo di questa patologia?
2. Se la mobilità e gli spostamenti da e verso la Cina è elevatissima in tutto il Continente Europeo, perché l’Italia si stacca dagli altri Paesi che registrano un più elevato controllo?
3. E, al di là dell’infezione contingente, che si spegnerà speriamo nel volgere di alcune settimane, siamo in grado di sostenere un’altra emergenza, magari per altra patologia al larga diffusione epidemiologica?
4. Ha cambiato pelle il nostro Servizio Sanitario Nazionale che tale fu concepito da Luigi Mariotti all’epoca della sua Riforma, D. lgs 833/78, e che ora è un Sistema economico, finanziario, amministrativo- politico?
5. È servita la devoluzione del Titolo V della Costituzione che, con l’art. 117, delega alle Regioni la concorrenza legislativa in tema di salute e sicurezza?
Per rispondere a queste domande occorre tracciare lo stato dell’arte del SSN nella sua interezza e solo allora capiremo perché i 5140 posti letto di terapia intensiva, di cui 2000 per UTIC, Unità Terapia Intensiva Coronarica e 110 per neonatologia sono goccia nel mare del dolore mentre un rivolo di milioni se non miliardi disperde il patrimonio del più alto Capitolo di Spesa Statale. Pochi dubbi che la crisi nasca da lontano e in specie da venti anni di aziendalizzazione che sono stati sufficienti per svelare il volto di una strutturazione che ha trasformato il malato in cliente. Così da Servizio è assurto a Sistema, e come tale lo chiameremo in avanti, una macrostruttura amministrativa, politica, economica e finanziaria, che ha perso la sua connotazione originaria. Il Sistema non ha retto adesso per un’emergenza e non reggerà in futuro anche in condizioni ordinarie.
Ogni anno la legge di Stabilità comporta tagli e mancati investimenti specie per la Sanità (Fig. 1).
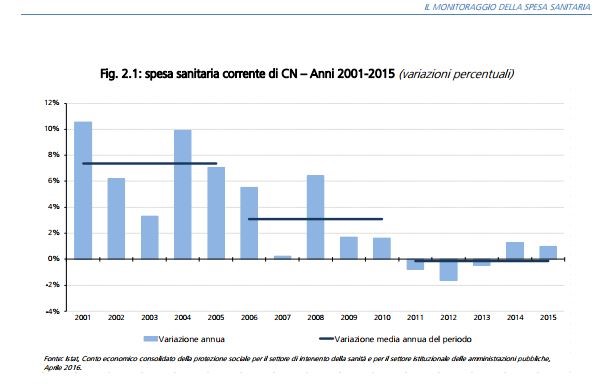
Fig. 1
Come afferma il Rapporto n. 3, 2018 del Min. Economia, «a fronte di un tasso di crescita medio annuo del 7,4% nel quinquennio 2001-2005, il tasso di crescita del quinquennio successivo scende al 3,1%. Tale andamento si è ulteriormente consolidato nel periodo 2011-2015, dove la spesa sanitaria registra un tasso di variazione medio annuo leggermente negativo pari a -0,1%». Quando, alla fine degli anni Sessanta, si fece strada il principio della universalità nelle cure, paritarie e partecipate (Riforma Mariotti degli ospedali, 1968; nascita del SSN nel 1978, L.833) non avevamo più risorse di oggi. Tuttavia appaiono evidenti due criticità: l’insufficienza, in parte dovuta alla disparità regionale nell’offerta, che penalizza molte fasce di cittadini e li obbliga al pendolarismo sanitario verso il Nord e la mancata individuazione di un trend di eccellenza che il SSN, pur in grado di offrire, stenta ad individuare per il futuro.
Difficile dunque giustificarsi con i 12 mln di cittadini che rinunciano alle cure; o per i 4.4 miliardi out of pocket per ticket, farmaci, visite specialistiche ed accessi al pronto soccorso (Rapporto Oasi 2012 dell’Università Bocconi; Rapporto Censis 2015; Ferrara A., Quinto Pilastro, 2016). Cosa dire ai cittadini che ricorrono al privato perché vi sono sospinti della insostenibilità delle liste d’attesa (Ferrara e Rosafio, 2013)?
La spesa sanitaria privata delle famiglie è lievitata, dai 29,6 mld del 2007 ai 34 del 2016 per effetto di ticket, cura specialistica privata che è ormai abituale per il 41.3 % dei pazienti mentre in parallelo cresce il livello di povertà assoluta (4 mln 742mila nel 2016) e povertà relativa (8 mln 465mila), per un totale di 13 mln 207mila. Possiamo elencare i principali problemi e definirli?
PRIMO PROBLEMA: L’AZIENDALIZZAZIONE
Costituire Aziende Ospedaliere ha significato l’introduzione del profitto aziendale in un Servizio che era assolutamente universale e gratuito come lo concepì Mariotti nella sua riforma del 1978. In buona sostanza, il malato è un “cliente”. E in questo il DRG non sempre è un criterio che aiuta a una simbiosi tra malattia, sofferenza da un lato e quantizzazione monetaria dall’altro. Tutto questo ha comportato una diversa allocazione del comparto universitario nei confronti del SSN. L’aziendalizzazione, con la figura principe del Direttore Generale, ha spostato i rapporti di forza dall’Università alla decisione manageriale. Quest’ultima, a sua volta, discende, bene o male, dal potere politico-amministrativo, dipendendo direttamente, per nomina e funzione, dal competente Assessorato alla Sanità. In pratica la politicizzazione della Salute che, malgrado i correttivi imposti dal Decreto Balduzzi (Governo Monti 2012), ha creato una condizione di difficoltà e talora anche sofferenza delle Facoltà di Medicina rispetto al concerto non solo direttivo ma di programmazione scientifica. La legge Gelmini (Legge del 30/12/2010, n. 240) ha completato l’opera, con la costituzione dei Dipartimenti Universitari che sostituissero le antiche e storiche Facoltà.
In pratica, a causa della devoluzione della Sanità alle Regioni mediante l’art. 117 del Titolo V della Costituzione, ogni rRegione destina alla Salute dal 76 all’82% del suo PIL regionale. Eppure i risultati sono così scadenti che dieci Regioni su 20 (tutte del Sud e delle Isole) sono dovute andare in Piano di rientro nel 2002 e ancora non ne sono uscite non avendo aggiustato i bilanci.
SECONDO PROBLEMA: LE LISTE D’ATTESA
In realtà questo nodo è la conseguenza e non la causa dei problemi. Discende dalla rarefazione della Medicina Territoriale per i tagli ai piccoli centri, come i punti nascite, e lo spostamento dell’offerta sanitaria nelle Aziende Ospedaliere, poste di solito nelle aree urbane o metropolitane. Mentre i centri periferici potrebbero essere convertiti in Punti di Prima diagnostica per le piccole e medie patologie. Vero è che nelle aree metropolitane di Milano e Roma si insedia il 70 e 40% della popolazione lombarda e laziale rispettivamente e che dal 2050 il 70% dell’intera popolazione sarà urbana, ma attualmente ben il 65% della popolazione vive in aree rurali ed extraurbane. A tale popolazione è riservato il disagio della desertificazione sanitaria e quando si reca in città trova liste interminabili. Il 77% di coloro che accendono una polizza assicurativa è motivato proprio dall’infinito tempo di attesa. Oggi queste strutture, divenute obsolete perché andavano tagliati “i rami secchi della sanità” sarebbero state utilissime ai fini dello screening della positività al Covid19 e avrebbero fatto da Primo Filtro nell’indirizzo terapeutico dell’80% dei pazienti destinati a guarigione o verso l’avvio in strutture protette per un circa 10%.
L’unica possibile e urgente soluzione e solo la riqualificazione delle strutture periferiche. La politica fin qui seguita è quella del “taglio dei rami secchi” intesi come strutture sanitarie periferiche poco utilizzate. Un esempio è venuto a fine dicembre 2015 con la chiusura di 72 mini-ospedali per 3000 posti letto. Ma il significato e il messaggio vanno ben al di là delle strutture cassate. La tendenza è quella di accorpamento nelle Aziende Ospedaliere, nate del riordino ospedaliero D.Lgs 502/1992, con successive modificazioni della Legge Bindi-Zecchino (DPR 217 del 31.12.99). Si dà il colpo di grazia alla Medicina Territoriale, ossia alla distribuzione dell’offerta diagnostica e sanitaria nelle periferie nei centri non serviti e soprattutto distanti dal capoluogo. Ne consegue una maggiore difficoltà per i pazienti, specie anziani di recarsi in un centro diagnostico di base e/o terapeutico di base, rapidamente e senza spostamenti sul territorio.
Ne consegue che il taglio della Medicina Territoriale non sarà equo nel nostro Paese ma inciderà di più in alcuni Regioni:
– vengono penalizzati i territori meno dotati di infrastrutture sanitarie e con maggior peso tributario. Sicilia e Sardegna, ad esempio, presentano già il rapporto più svantaggioso della spesa regionale pro-capite e, per la carenza delle infrastrutture viarie, si renderà più difficoltoso l’accesso alle Aziende dei pazienti costretti a spostamenti difficili. Le regioni più penalizzate sono Calabria, Sicilia e Sardegna;
– dei 12 milioni di italiani impossibilitati, per ragioni economiche, alle prestazioni sanitarie, 2,4 milioni sono anziani, 5 milioni vivono in coppia con figli, 4 milioni risiedono nel Mezzogiorno.
TERZO PROBLEMA: AZIENDALIZZAZIONE E CULTURA MEDICA
Concentrare nell’Azienda Ospedaliera di riferimento la domanda sanitaria fa scaturire i seguenti corollari:
1. aumento della richiesta-fabbisogno dell’Azienda al Centro di Spesa e conseguente incremento della “potenzialità” dell’Azienda. Ma come noto, quanto è maggiore la potenzialità aziendale, tanto è maggiore la sua potenzialità “politica". Ciò comporta una maggiore occupazione di potere in ambito sanitario;
2. emarginazione della Struttura Universitaria come riferimento culturale per la crescita delle nuove generazioni mediche. I docenti, impegnati nella produzione aziendale, hanno sempre meno tempo per la didattica e ricerca. Conseguentemente la futura classe medica sarà impreparata, salvo che non emigri verso paesi culturalmente progrediti.
Cosa dovremmo fare dunque? Quello che già si sarebbe dovuto fare va nella direzione opposta:
1. valorizzare l’esistente delle strutture territoriali come Centri Diagnostici e Terapeutici di primo livello, per uno screening iniziale, ed evitare una sorta di archeologia sanitaria;
2. instaurare una politica del riassetto ospedaliero con micro-aree territoriali di offerta sanitaria di base e macro-aree regionali per le patologie più gravi o invalidanti.
Alcuni nuovi investimenti in ambito chirurgico (diffusione degli interventi in video-scopia, laparo e toraco, distribuzione razionalizzata delle attrezzature robotiche) porterebbero a nuovi risparmi in termini di degenza e accelerazione dei tempi di recupero. Un piano strategico nazionale atto alla razionalizzazione delle strutture chirurgiche ancora manca e invece potrebbe far decollare le strutture di eccellenza, sgravate dalla routine.
Alcuni nuovi investimenti in ambito chirurgico (diffusione degli interventi in video-scopia, laparo e toraco, distribuzione razionalizzata delle attrezzature robotiche) porterebbero a nuovi risparmi in termini di degenza e accelerazione dei tempi di recupero. Un piano strategico nazionale atto alla razionalizzazione delle strutture chirurgiche ancora manca e invece potrebbe far decollare le strutture di eccellenza, sgravate dalla routine.
In termini di investimenti in Medicina, non vi sono dubbi che la Farmacologia molecolare abbia necessità di un piano generale di acquisizione e distribuzione di nuove molecole.
E l’attuale emergenza, che pure sembra dare un segnale di spegnimento almeno in Cina, insegna che 5.140 posti letto di terapia intensiva in un Paese di 60 milioni di abitanti appare come ridicolo mezzo di cura emergenziale. Di questi 2.000 circa sono UTIC ossia destinati a pazienti infartuati, 1.100 di assistenza neonatale. Quindi per il Covid19 attualmente sono disponibili circa 2.000 posti letto che sono insufficienti per una domanda attuale che ahimé sembra in crescita. E con quanti Ospedali adesso chiusi come l’Ospedale Carlo Forlanini, Roma, capace di circa 1.800 posti letto, avremmo risolto il problema degli anziani colpiti da Covid19?
PERCHÉ NON HA RETTO IL SSN LOMBARDIA?
La domanda è: come mai la Lombardia, faro dell’Eccellenza Medica e Clinica in Europa, non ha retto ad una emergenza epidemica? Quali i motivi di default?
Rifare la storia delle epidemie o pandemie dal XX secolo significa riproporre l’esempio eponimico della poliomielite che nel 1952 dilagò negli Stati Uniti con più di 57.000 soggetti colpiti. La Fig. 2 indica come fu fronteggiata l’insufficienza respiratoria da paralisi diaframmatica che comportò l’uso del Polmone d’acciaio (in uso per la ventilazione assistita) quale unico strumento dell’epoca per assicurare la ventilazione polmonare.

Fig. 2
Oggi dobbiamo fronteggiare il Coronavirus che presenta alcune peculiarità di altissima diffusibilità o infeziosità e relativamente bassa mortalità, attestata in Cina mediamente sul 2,5-3% dei casi colpiti.
L’Italia è stato il più colpito dei Paesi europei con circa 18mila soggetti affetti ed una mortalità assestata su 1.266 casi (7%) alla data del 13 marzo 2020. Sulle tracce degli elementi per chiarire questa apparente anomalia, ci imbattiamo nei dati della Lombardia, la Regione più colpita del Paese che mostra circa 890 decessi con una percentuale di mortalità attestata sul 9%. Mentre in Cina si registra l’inversione di tendenza, questa è ben lontana in Italia. I dati al 13 marzo indicano una prevalenza di pazienti in Lombardia con 9.820, così distribuiti nelle top five: Bergamo 2.136, Brescia 1.598; Cremona 1.302; Milano 1.146; Lodi 1.123. Già proprio Lodi da cui è partito il focolaio appare oggi l’ultima delle più colpite città lombarde. In queste città ovviamente si registra il più alto numero di decessi (Tab. 2)
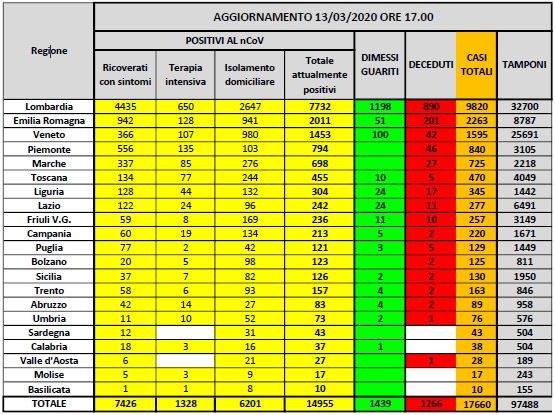
Tab. 2
Da questa tabella aggiornata al 13 marzo 2020 si deduce dell’intero ammontare di decessi il 70% è avvenuto in Lombardia (mortalità regionale del 9,6%), a fronte del 15,8% dell’Emilia Romagna (mortalità regionale dell’8%). Seguono nella tristissima classifica le altre Regioni del Centro Nord. È pur presto per fare consuntivi, bisognerà aspettare la fine dell’epidemia. Tuttavia questi dati che, statisticamente si distaccano per significatività indicano che qualcosa non ha funzionato nelle due fasi cruciali della malattia:
1. l’isolamento dei soggetti portatori è apparso inefficace e si è consentito il dilagare della sindrome specie nelle città di Bergamo e Milano dove si riscontrano i più alti indici di mortalità;
2. alla fase diagnostica tempestiva non è corrisposta un’altrettanto fase positiva della cura laddove il 6% dei pazienti (addirittura inferiore rispetto al dato nazionale del 7%) è dovuto ricorrere alla terapia intensiva.
I letti di terapia intensiva in Lombardia, destinati ai pazienti di Coronavirus, sono attualmente 610. L’Assessore al Welfare Gallera ha ricordato che nei giorni scorsi sono stati aperti altri 223 letti di terapia intensiva in prima istanza ed in seconda altri 43. Un totale parziale di 266 che si aggiunge a quello storico d’inizio emergenza. Il totale definitivo sale a 876, con un incremento del 30% circa. Incremento che sconta peraltro la necessità del reclutamento di personale medico e paramedico affatto specializzato, operazione più complessa da portare a termine operativo rispetto alle grandi attrezzature (ventilatori a dimora e ventilatori portatili, ossia da terapia intensiva e sub intensiva rispettivamente) il cui acquisto e utilizzo richiedono pochi giorni.
Notizie di stampa indicano nella ex Fiera di Milano, o più probabilmente in altro sito, la sede di circa 20 mila mq dove installare una Unità Intensiva capace di 500 posti letto. In realtà sembra che detto piano debba saltare e quindi non resta che implementare le strutture ospedaliere esistenti (S. Paolo, Niguarda ecc.). Comunque, per 500 letti di rianimazione e assistenza ventilatoria, sono richiesti almeno 750 medici specialisti in Anestesiologia e Rianimazione, in tre turni di 8 ore/die e 1.200 unità di personale paramedico specializzato. Reclutare un tal numero di Specialisti è compito improbo e richiede molto tempo data la carenza sia di personale specializzato sia di Specialisti del settore. Si paga cioè un ritardo di programmazione su emergenze straordinarie alle quali si sarebbe potuto far fronte in tempo utile con adeguati investimenti.
Il default arriva dunque proprio da uno dei più apprezzati Poli della Scienza Medica, la Lombardia, sede di IRCCS, strutture di Ricerca Clinica a scopo scientifico, la sede dei Poli Universitari, S. Raffaele, S. Paolo, Monza Bicocca, il Galeazzi, L’Ospedale Maggiore con le Aziende di Niguarda e soprattutto il Policlinico di Via F. Sforza. Ma quest’ultimo è stato raso al suolo mantenendo l’unico Padiglione, tutelato dalla Sovrintendenza dei Beni Artistici, il Pad. Litta, che era la sede della Clinica delle Malattie Respiratorie (disciplina che impropriamente viene definita Pneumologia) e che adesso ospita uffici amministrativi.
Un cluster di strutture ospedaliere e universitarie di eccellenza che hanno fatto di Milano e della Lombardia il Faro della Medicina Europea. E quale sarà il destino di molte IRCCS (Humanitas, Centro Auxologico ecc.) se non dei ricoveri assistenziali di manzoniana memoria?
E allora, come mai questa debacle? Una delle possibili cause potrebbe essere il deficit di investimenti nelle strutture sanitarie pubbliche e il trascinamento della Sanità Lombarda verso la semiprivatizzazione che è passata attraverso le forche caudine della sussidiarietà e delle convenzioni con Enti Privati. Il cosidetto Modello Formigoni.
Già nel 2013 nel volume Rione Sanità, chi si ammala è perduto, Aracne, 2013, avevamo stigmatizzato la difformità di spesa sanitaria in molte regioni, 10 delle quali, tutte quelle del Centro Sud, finirono in regime di Piano di rientro.
La investigazione del bilancio indica altresì che la ripartizione regionale non mostra un andamento differente fino ad arrivare a tetti massimi di spesa dell’86% del PIL per la Lombardia e la Sicilia, del 74% per il Lazio e così via. Come si evince dalla Fig. I-3 [Fig. 3] la spesa globale è praticamente raddoppiata passando da 48 a 80 miliardi di euro. Se dunque le proporzioni di spesa sono rimaste identiche (Fig 1), il raddoppio, in meno di dieci anni, significa solo perdite e rivoli dispersi. Verificando analiticamente la spesa, ripartita per regione, TAB.I-5, si notano elementi qualificanti essenziali. Ad esempio, prendendo quattro regioni ad alta densità (Piemonte, Liguria, Lazio e Sicilia) il disavanzo medio pro capite è pari a -103 euro/anno/p.c. mentre analizzandone altre quattro (Campania,Toscana,Emilia Romagna, Sardegna) il disavanzo è pari a -112.25. Sostanzialmente un disavanzo non dissimile che non può essere invocato come discrimine. Malgrado ciò, secondo una certa ottica, le Regioni con minore disavanzo sono Lombardia, Puglia e Calabria, mentre le altre sarebbero più prodighe. Come tutti sanno il c.d. modello Formigoni è quel modello sanitario ispirato ad una offerta sanitaria sempre più privatizzata, nella speranza di poter aumentare la qualità del prodotto, la sua distribuzione e la sua accessibilità (TAB. 2) [Tab. 3]. Un modello nel quale la componente pubblica si va assottigliando sempre più e viene progressivamente sostituita dalla presenza privata. Questo si ripartisce a sua volta in due componenti: quella privata assoluta, costituita dalla contribuzione del cittadino alla spesa diagnostica, terapeutica e farmaceutica e quella privata relativa, costituita dalla introduzione di una quota parte assicurativa privata che contribuisce al rimborso sub-totale. Una sanità dunque nella quale gioca in massima parte la contribuzione individuale, dettata dal proprio reddito…
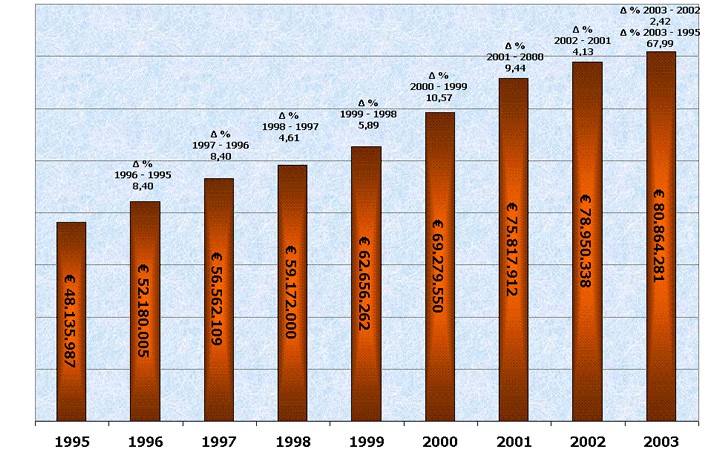
Fig. 3, spesa sanitaria globale dal 1995 al 2003. La figura fa parte integrante del volume Rione Sanità dato alle stampe nel 2013, il testo viene riportato integralmente.
In poche parole, che fine ha fatto l’86% del PIL lombardo devoluto alla Sanità? In pratica, nel 2020 si paga l’errore strategico della programmazione sanitaria della Lombardia degli anni 2000 quando fu deciso che la sussidiarietà - ossia demandare al privato compiti che sarebbero spettati al Servizio Pubblico, una sorta di privatizzazione surrettizia - sarebbe stata salvifica per un’offerta di salute soddisfacente e universale. In realtà questo risparmio di spesa non è stato sufficientemente o per nulla devoluto a investimenti nel settore, specie in quello emergenziale. Poiché le cause di Emergenza Sanitaria non possono essere soltanto limitati a epidemie, ma coinvolgono disastri naturali come terremoti, incendi, esplosioni o atti di terrorismo, è stato esiziale non prevedere una programmazione in tema emergenziale.
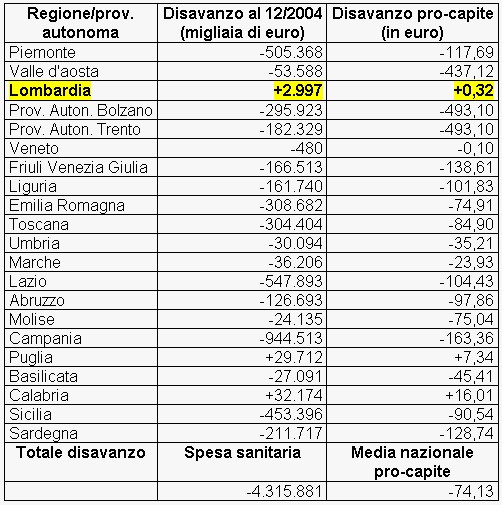
Tab. 3
SUGGERIMENTI PER IL LAZIO
La situazione del Lazio al momento attuale sembra sotto controllo. Su un totale di 357 positivi al CoronaVirus (dati al 14 marzo) con una mortalità assestata al 3% lascia sperare che la situazione possa restare sotto controllo. I 500 posti letto di Rianimazione spalmati sulla Regione al momento sembrano assicurare un margine di sufficiente offerta all’emergenza. Appare fondamentale il riutilizzo delle Sedi Sanitarie territoriali dismesse in tutto il territorio laziale e verso questa direzione è indirizzata la Mozione del Consiglio Comunale che auspica la riapertura degli Ospedali Forlanini e S. Giacomo per il reclutamento di almeno 1.800-2.000 posti letti.
Alcuni suggerimenti suppletivi che possono essere aggiunti:
1. l’isolamento coatto di nuclei familiari disposto dal Governo (Dpcm del 9 marzo) può comportare che soggetti positivi asintomatici e dunque portatori sani possano sviluppare la patologia entro le mura domestiche con il rischio di contagio al nucleo familiare o trasferirlo alla collettività al termine dell’isolamento;
2. si consiglia lo strettissimo controllo dei soggetti ad alto rischio clinico quali: trapiantati d’organo in terapia immunosoppressiva, soggetti con patologie croniche (BPCO, fumatori cronici, malattie cardio-vascolari e dismetaboliche come il diabete). Questi devono essere posti sotto stretta sorveglianza e isolamento totale;
3. si consiglia agli Amministratori dei Condomini romani di verificare, almeno con autocertificazione, la condizione di benessere condominiale ovvero l’identificazione di soggetti potenzialmente attivi nel contagio;
4. si consiglia la sanificazione degli ambienti indoor comuni nei condomini quali soprattutto gli ascensori possibili veicoli di contagio;
5. si consiglia la sanificazione degli ambienti indoor delle vetture adibite a trasporto pubblico quali materiale rotante della metropolitana e bus di superficie;
6. una particolare cura nell’eventuale uso dei veicoli: arieggiare in modo da evitare il ristagno di aria eventualmente inquinata da cariche virali.
FONTI
Ferrara A., Rosafio L., Rione Sanità, chi si ammala è perduto, Aracne, 2013
Ferrara A., Quinto Pilastro, il tramonto del SSN, prefazione di S. Garattiuni, Bonfirraro ed., 2016
Ferrara A., Guida al SSN, Lulu.com, 2018
Ferrara A., Crisi da CoronaVirus o Crisi del Sistema Sanitario, Frontiere.eu, 9 marzo 2020
Ferrara A., Crisi da CoronaVirus o Crisi del Sistema Sanitario, il Caso Lombardia, Frontiere.eu, 14 marzo 2020

